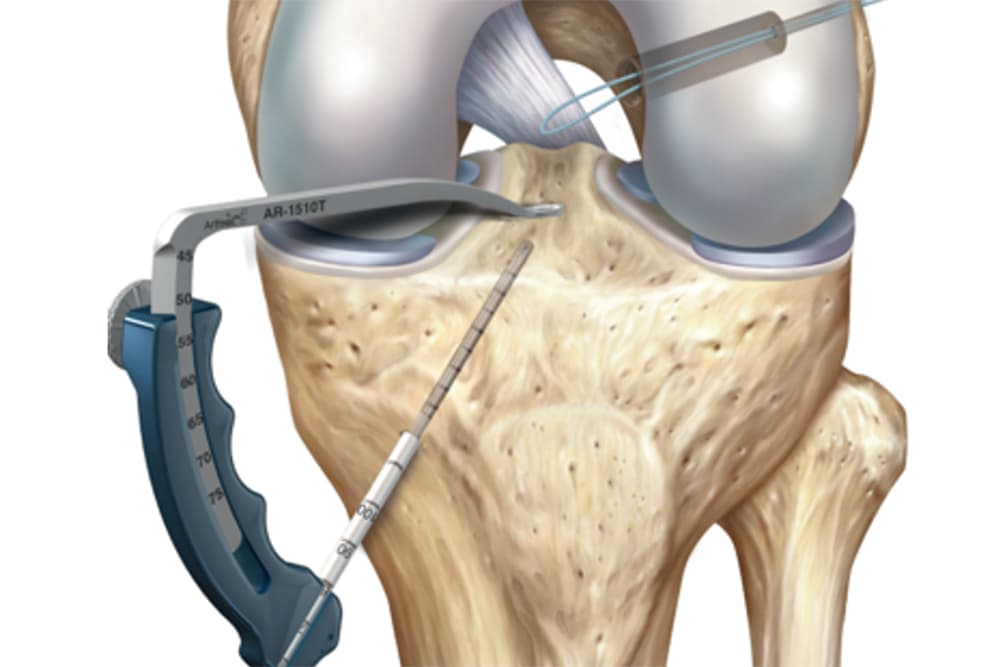
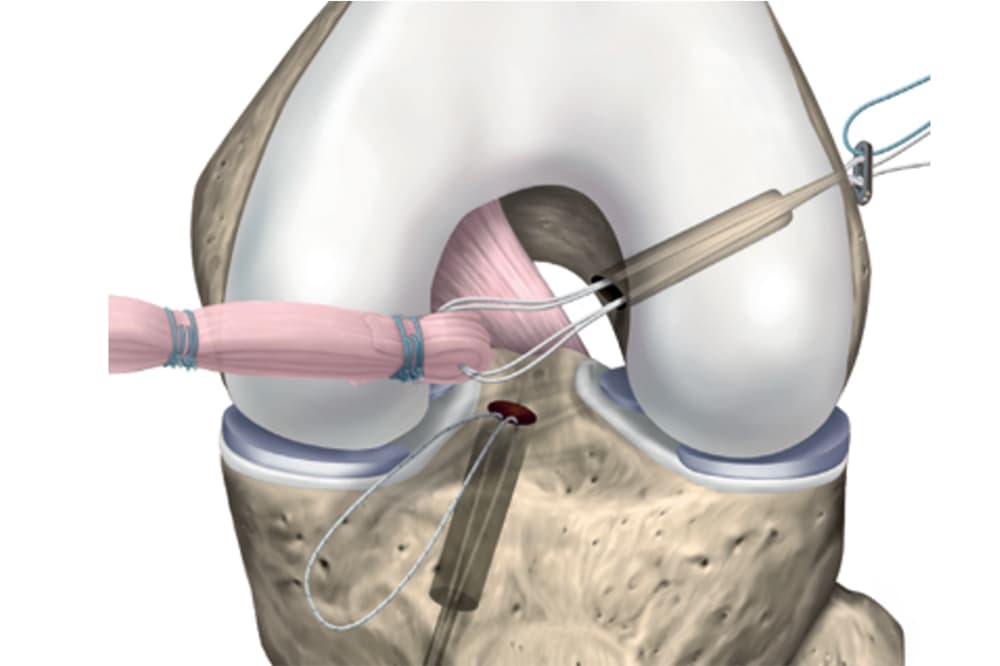
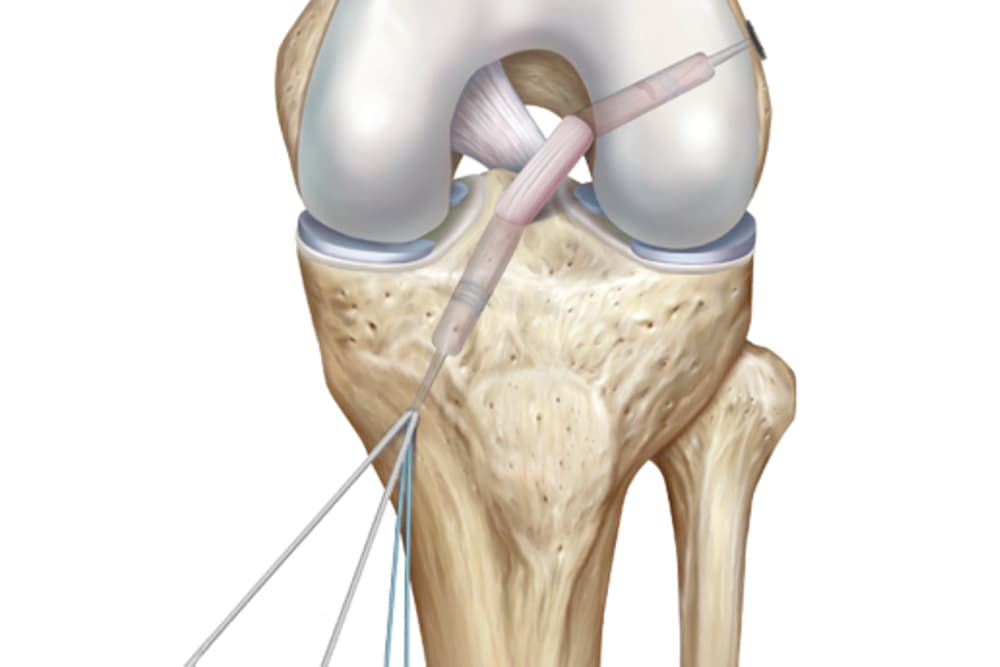
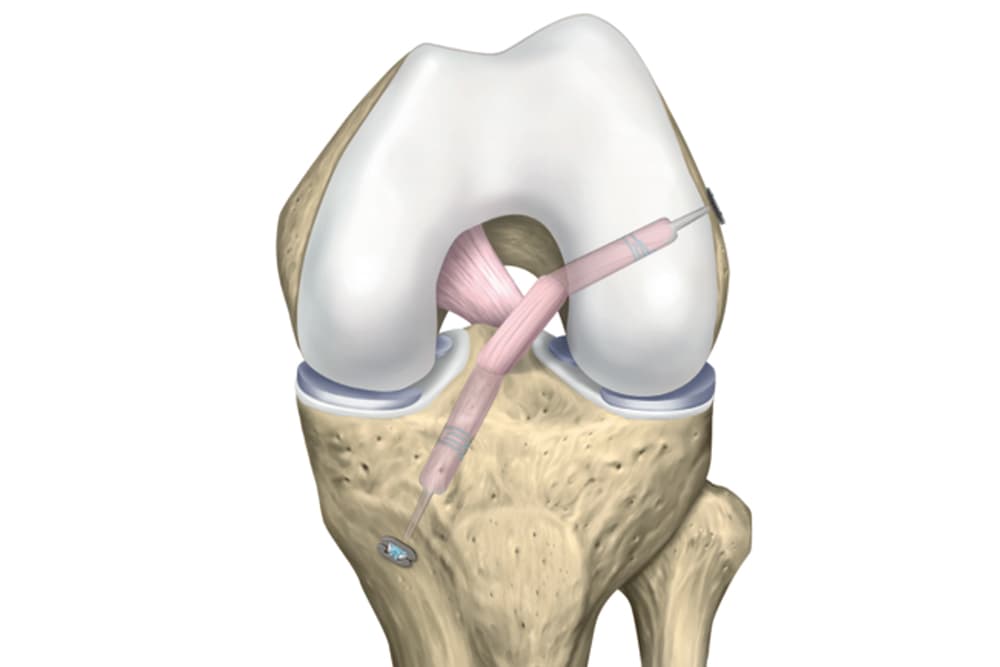
Reconstruction du LCA
Ligament Croisé Antérieur
La chirurgie des ruptures du ligament croisé antérieure est une chirurgie très fréquente avec plus de 52000 chirurgies réalisées en 2018 en augmentation de 37% en 10 ans.
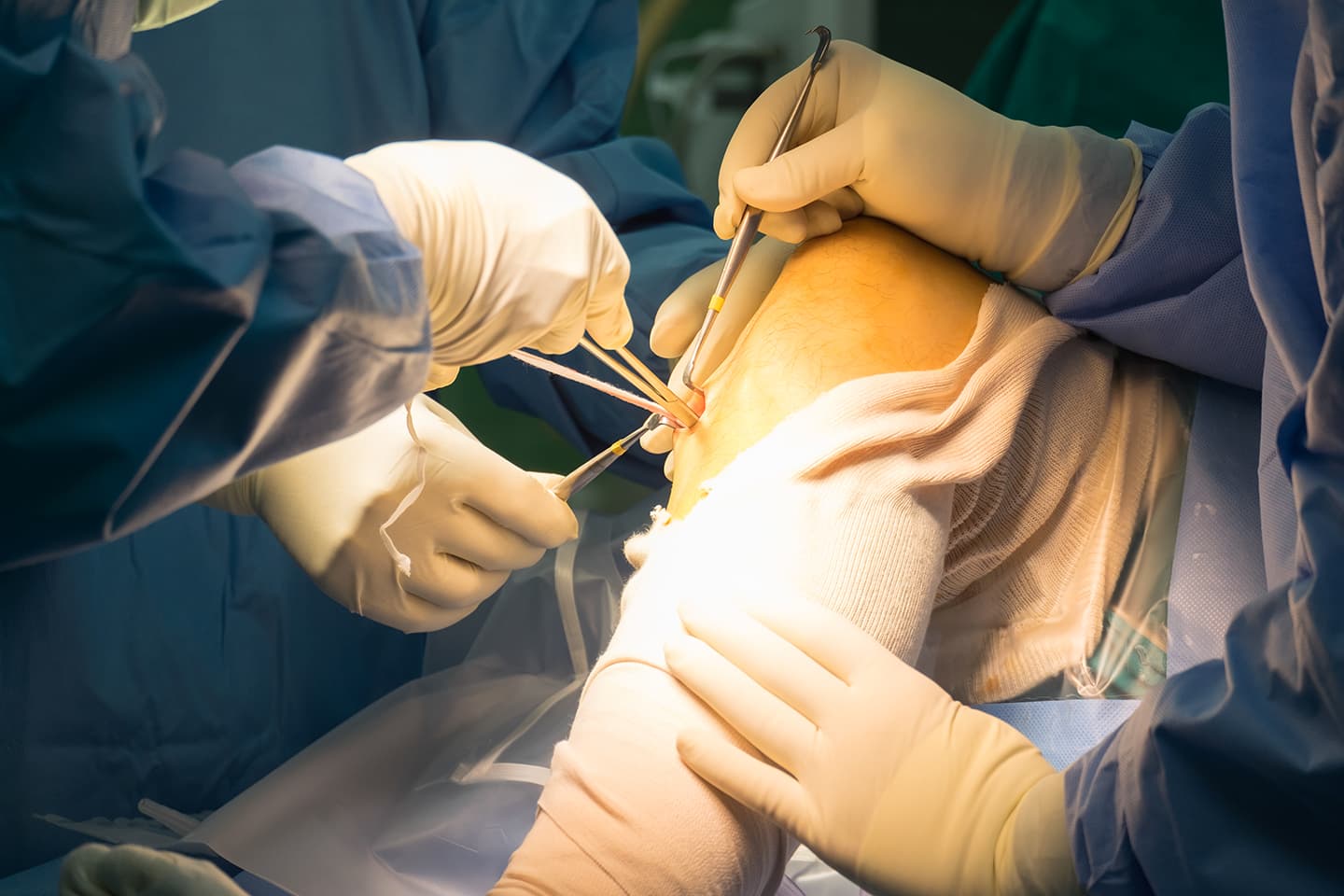
Cette chirurgie a beaucoup évolué ces derniers temps avec une chirurgie réalisée sous arthroscopie et en ambulatoire dans la plupart des cas permettant de reprendre une activité sportive dans les 4 à 8 mois selon le sport pratiqué.
Le but de la reconstruction du ligament croisé antérieur est double : stabiliser le genou pour permettre au patient de reprendre ses activités sportives et d’éviter la survenue de lésions méniscales, cartilagineuses et arthrosiques à moyen et long terme sur le genou.
Principales causes
La rupture du LCA (communément appelé rupture des ligaments croisés) s’inscrit dans les entorses graves du genou. La rupture du ligament croisé antérieur peut survenir en plein corps du ligament, au niveau de son insertion tibiale, fémoral ou par arrachement osseux (au niveau des épines tibiales).
Il existe plusieurs mécanismes lésionnels, le plus classique reste la torsion du genou avec mise en tension du ligament jusqu’à sa rupture en « varus et rotation interne du tibia ».
Il existe des sports à risque de rupture du ligament croisé antérieur, par ordre de fréquence, (en lien aussi avec le nombre d’adhérent) : Foot, Judo, Rugby, Basket, Handball.
Ces sports à risques sont appelés « sport de pivot contact », c’est à dire des sports où le genou subit des contraintes en rotation associées à des contacts directs.
Il existe aussi des « sports de pivot sans contact » qui peuvent aussi générer des lésions du LCA comme le Ski, le Volley et le Tennis.
Quand une reconstruction du ligament croisé antérieur doit être envisagée ?
La reconstruction du LCA (ligamentoplastie) doit être envisagée devant à un faisceau d’arguments : la présence d’une instabilité résiduelle, l’âge du patient, le niveau sportif du patient, la laxité clinique retrouvée à l’examen clinique, la présence de lésions méniscales associées.
- Instabilité : la présence d’accident d’instabilité est un argument fort pour réaliser une reconstruction du LCA, en effet chaque épisode d’instabilité ou de dérobement du genou peut provoquer des lésions irréparables: lésions méniscales (anse de seau), lésions cartilagineuses.
- Le niveau sportif et le type de sport pratiqué : il est un critère essentiel dans l’analyse global du patient et dans les objectifs de récupération post opératoire. Certains sports (pivots contact ou non) sont difficilement envisageables avec une rupture du LCA : foot, ski, judo, rugby. En effet le risque de survenu d’accident d’instabilité est très élevé pour ces sports qui sollicitent énormément le genou. Logiquement le niveau sportif influence aussi la survenue d’accident d’instabilité qui sera plus importante chez un sportif régulier ou de compétition que chez un sportif occasionnel.
- La laxité clinique retrouvée lors de la consultation à travers le test de lachman et le ressaut rotatoire (jerk test), plus cette laxité est importante plus le genou est instable et nécessite une stabilisation chirurgicale.
- L’âge, corrélé avec l’activité sportive et le niveau sportif il est lui aussi important dans la décision chirurgicale et n’est pas limitant.
- La présence de lésion méniscale est un argument en faveur de la réparation du LCA permettant d’effectuer un geste de réparation sur le ménisque ou de méniscectomie (ablation de la lésion méniscale) en même temps et de permettre d’éviter l’aggravation de ces lésions.
La décision de reconstruire le ligament est donc une décision qui repose sur plusieurs arguments.
Les différentes étapes de l'intervention
Notre prise en charge de la reconstruction du ligament croisé antérieur s’étend de la consultation pré-opératoire à la consultation de suivi post-opératoire, en passant par la chirurgie.
Existe-t-il des risques de complication ?
Comme toute intervention chirurgicale, la reconstruction du LCA expose à certaines complications qui restent rares mais existent.
La principale est le risque infectieux qui peut conduire à une seconde intervention chirurgicale de lavage du genou et la mise sous antibiotique pour traiter l’infection. Cette complication reste rare dans ce type de chirurgie sous arthroscopie car l’intervention nécessite de faire circuler de l’eau stérile dans le genou pendant toute l’intervention, les incisions sont petites (quelques millimétres) et limitent donc le risque infectieux. De plus comme beaucoup d’intervention en chirurgie orthopédique le patient bénéficie d’une antibiothérapie pour diminuer le risque infectieux pendant l’intervention.
Le risque infectieux est généralement de moins de 0.5%.
Le risque d’hématome est minime, moins de 1%, s’il est important et gênant, une ponction du genou peut être réalisée en consultation ce qui règle le problème dans la plupart des cas.
Le risque de phlébite est lui aussi présent mais fortement limité grâce à la mise en appui immédiate après l’intervention, le port de bas de contention et l’anticoagulation préventive pendant 3 semaines après l’intervention.
Le dernier risque est la rupture itérative (re-rupture) lors de la reprise trop précoce des sports à risque et notamment chez les patients jeunes (<20 ans). Pour limiter ce risque, il est important de bien suivre les consignes post opératoire de rééducation et de respecter un délai avant la reprise des sports à risque.

La rééducation post-opératoire
Il s’agit d’une partie importante du traitement pour obtenir un bon résultat.
Au bout de 4 jours le patient doit voir son kinésithérapeute préalablement contacté pour débuter sa rééducation.
Les premières séances consisteront en un sevrage des béquilles et de l’attelle qui sera guidé par le kinésithérapeute mais devra être complet avant la fin du premier mois post opératoire. Un réveil du quadriceps avec un travail de l’extension complète ainsi qu’une lutte contre l’œdème est nécessaire dès les premières séances.
A 3 semaines post opératoire le patient est capable de se déplacer sans aide mécanique.
Le vélo d’appartement est habituellement débuté à 4-5 semaines.
L’objectif a 6 semaines est d’obtenir une extension complète sans flessum résiduel et une flexion du genou d’au moins 100°, le genou doit être sec et présenter peu d’œdème. Une consultation de contrôle avec le chirurgien est prévue dans ce délai pour vérifier que ces objectifs sont bien atteints.
La natation (battement des pieds) est autorisée à 7 semaines et la reprise de la course à pied sur des petites distances est autorisée de manière progressive à 3.5 mois en moyenne.
La reprise des sports à risque (pivot) est autorisée en fonction du renforcement musculaire et après avoir revu le chirurgien à partir de 8 à 10 mois post opératoire, des tests isocinétiques permettant de vérifier la bonne récupération de la force musculaire peuvent être réalisés à ce moment.
Questions fréquentes sur la reconstruction du LCA
Voici une sélection des questions fréquemment posées par les patients des docteurs Frison et Casabianca lors de leurs consultations pré-opératoires en vue d’une reconstruction du ligament croisé antérieur.
Quel est le meilleur transplant ?
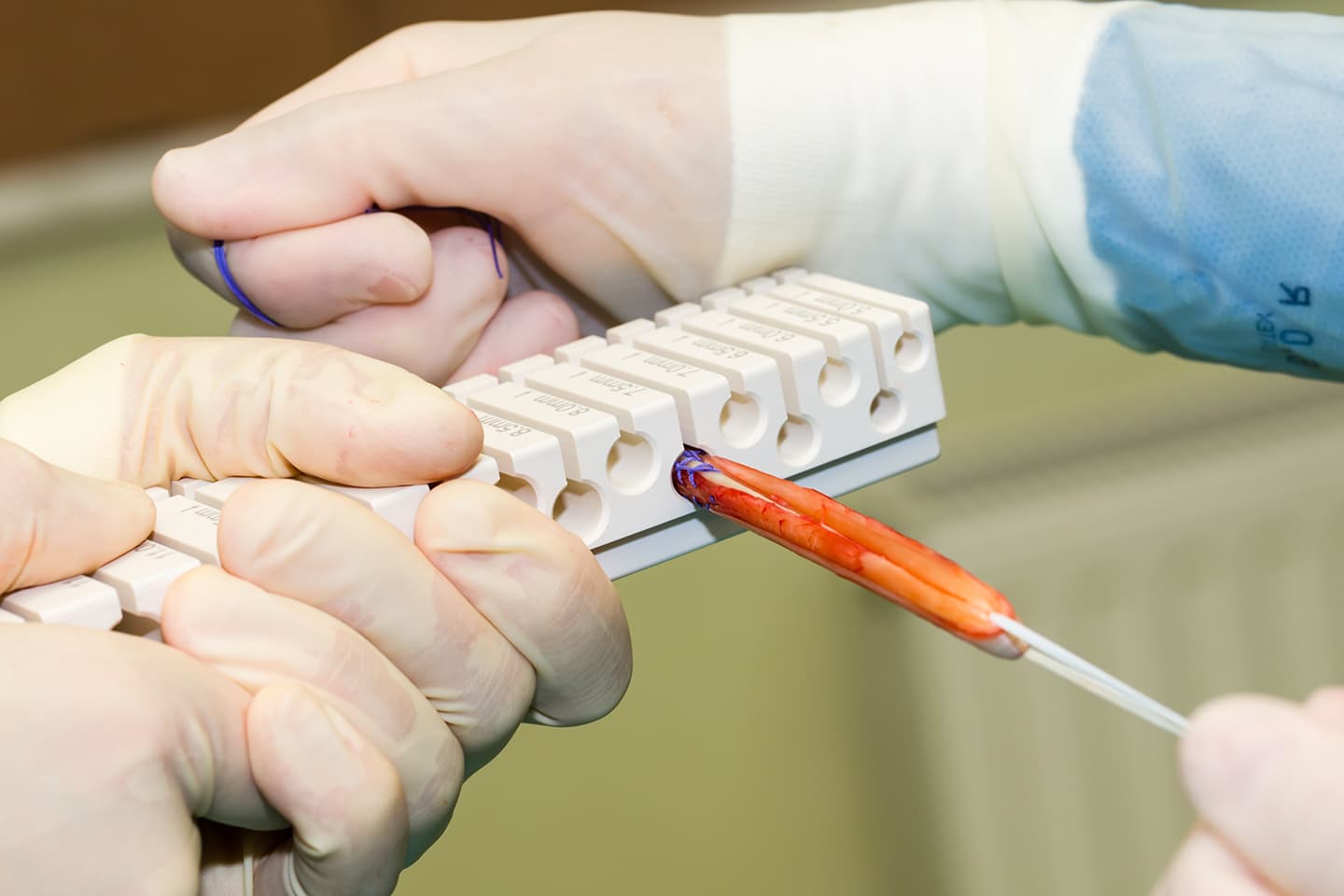
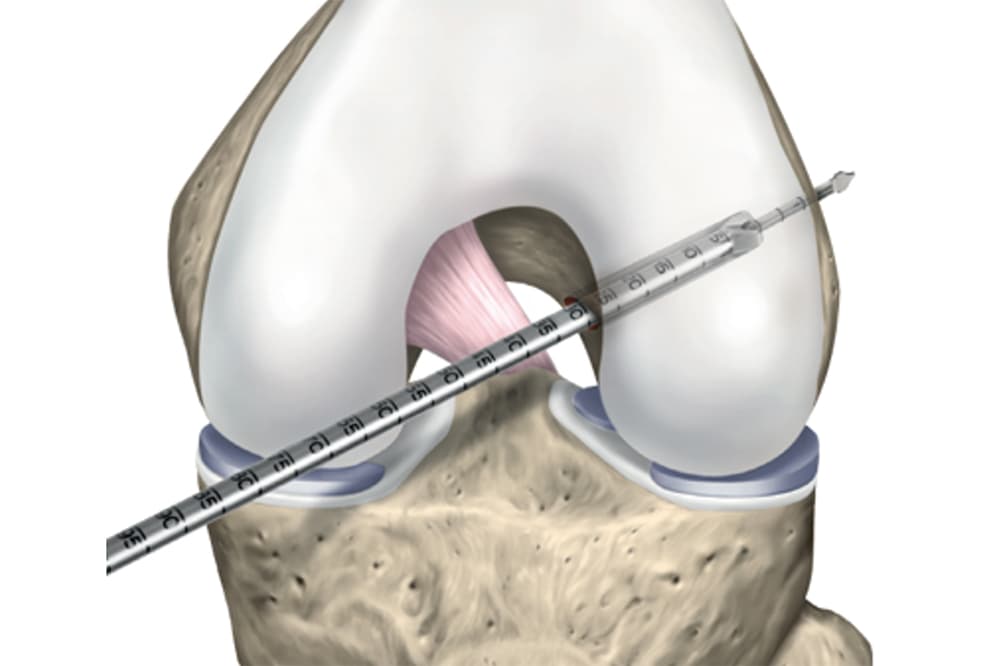
Il existe 4 grands types transplants : le tendon rotulien, les ischiojambiers, le tendon quadricipital et le fascia lata. Chacun présente des avantages et des faiblesses.
- Tendon rotulien : Il s’agit d’un transplant réputé pour sa solidité, très utilisé notamment dans les reprises de chirurgie du LCA, mais qui nécessite de prélever une partie de l’appareil extenseur du genou avec certaines complications rares (fracture de rotule) et nécessite une cicatrice antérieure plus grande et à l’origine de quelques douleurs résiduelles antérieure.
- Ischiojambier : très utilisé, il peut être prélevé avec des petites cicatrices, bonne solidité, suites de rééducation plus simple mais son ostéo-intégration du transplant moins bonne qu’avec un transplant os-tendon.
- Tendon quadricipital : Moins utilisé que les 2 précédentes, il nécessite de prélever une partie de l’appareil extenseur du genou avec certaines complications (fracture de rotule), et il donne une cicatrice antérieure plus grande.
- Fascia lata : transplant souvent utilisé pour les reprises chirurgicales, il nécessite d’être augmenté en taille avec l’ajout d’un autre tendon ou ligament car sa résistance est moins bonne que les précédents. La rançon cicatricielle est quand à elle plus importante.
Il n’y a donc pas de transplant supérieur aux autres mais chaque transplant permet de répondre à des situations différentes.
Notre préférence se tourne vers les 2 premiers : Ischio jambier (DT4 ou DIDT) et tendon rotulien (Kenneth Jones).
Pourrais-je reprendre tous les sports après la chirurgie ?
L’objectif de la reconstruction chirurgicale du LCA est de donner un genou stable dans la pratique de tous les sports. Tous les sports pourront être donc repris à condition d’avoir suivi une bonne rééducation et un bon renforcement musculaire.
Cependant si une ménisectomie a été réalisé il est préférable d’essayer de soulager le genou pour éviter une évolution arthrosique et donc certains sports traumatisants sont à faire avec modération.
Quand pourrai-je reconduire ?
La conduite est envisageable à partir du moment où le patient est capable d’appuyer brutalement sur la pédale de frein. En général au bout de 4 semaines en moyenne après l’accord du kinésithérapeute et pour des trajets court.
Quelle est la durée d’arrêt de travail après cette chirurgie ?
En fonction des métiers cette durée peut varier du simple au triple, pour un travail sédentaire sans des trajets court on peut envisager une reprise à 6 semaines. Pour un travail physique avec des ports de charges lourdes, l’arrêt peut aller jusqu’à 4 à 5 mois.
Quelles seront les cicatrices ?
Cette technique de reconstruction du LCA par un ischiojambier (DT4) est une technique permettant des cicatrices de petites tailles. Il y aura 3 cicatrices : une de 2 à 4 cm pour prélever le tendon et 2 petites de moins de 1 cm pour pouvoir travailler dans le genou.
La chirurgie est-elle douloureuse ?
Non, cette chirurgie n’est pas douloureuse, en effet lors de l’intervention, une prise en charge multimodale de la douleur est effectuée : l’anesthésiste réalise une anesthésie générale ou une rachis-anesthésie + une anesthésie loco régionale sous guidage échographique. Le chirurgien réalise pendant l’intervention une infiltration de produits anesthésique localement.
Des antalgiques sont donnés à titre systématique les premiers jours.
Le repos et la cryothérapie permettent eux aussi de limiter les douleurs post opératoire.
L'intervention en bref
Prenez rendez-vous pour une consultation orthopédique
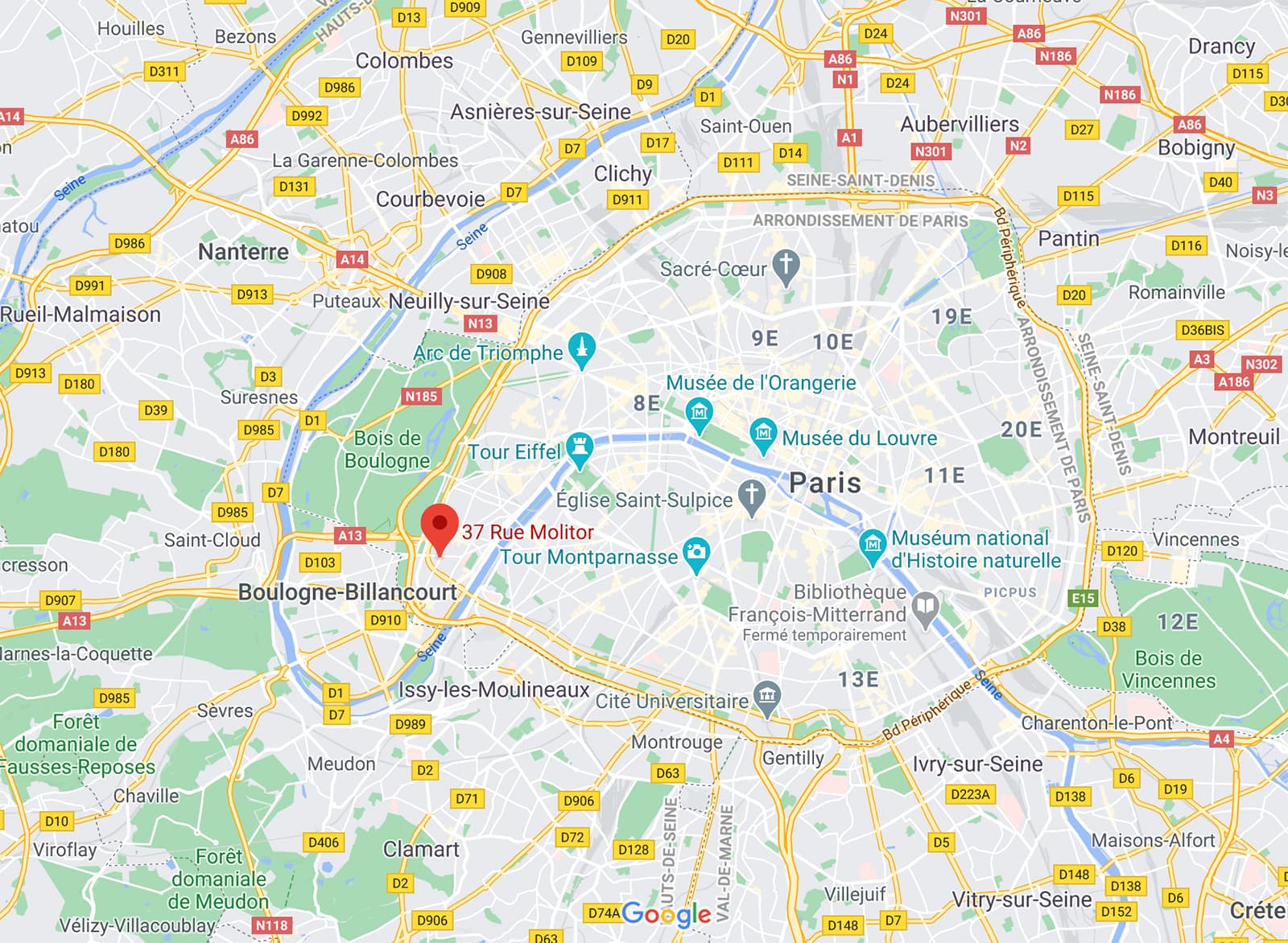
Clinique Drouot Molitor
37, rue de Molitor, 75016 PARIS
Secretariat : 01 88 40 20 30
Moyens de transport
Métro – Michel Ange – Molitor (lignes 9 et 10)
RER C – Pont Du Garigliano – Hôpital Européen G. Pompidou
Parking public
Parking Zenpark Porte d’Auteuil
20 rue Erlanger, 75016 Paris
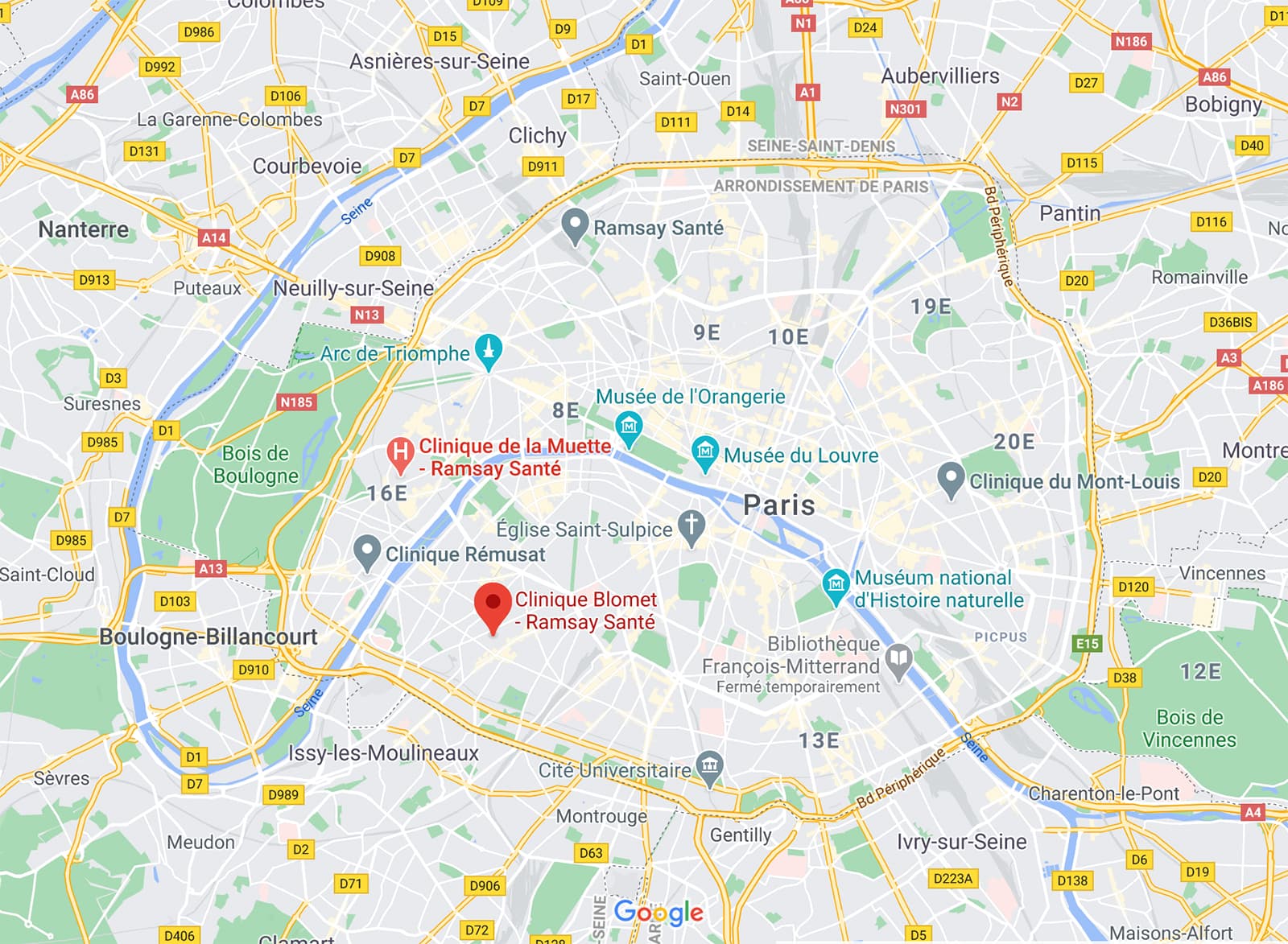
Clinique Blomet
136 Rue Blomet, 75015 PARIS
Secretariat : 01 86 86 45 37
Moyens de transport
Métro – Convention (ligne 12)
Bus – Abbe Groult (lignes 39 et 80)
Bus – Lecourbe (ligne TRAVERSE)
Clinique du Plateau
21 Rue de Sartrouville, 95870 BEZONS
Secretariat : 01 39 96 36 00
Moyens de transport
Bus – Albert 1er (ligne 272)